Trong những năm gần đây, quan điểm về cơ chế bệnh sinh của mụn trứng cá đã có sự chuyển dịch mạnh mẽ. Sự hiện diện đơn thuần của vi khuẩn không còn được xem là nguyên nhân cốt lõi; thay vào đó, loạn khuẩn (dysbiosis) – sự mất cân bằng của hệ sinh thái vi sinh vật – mới chính là “chìa khóa” kích hoạt và duy trì tình trạng mụn trứng cá.
1. Khái niệm về loạn khuẩn trong mụn trứng cá
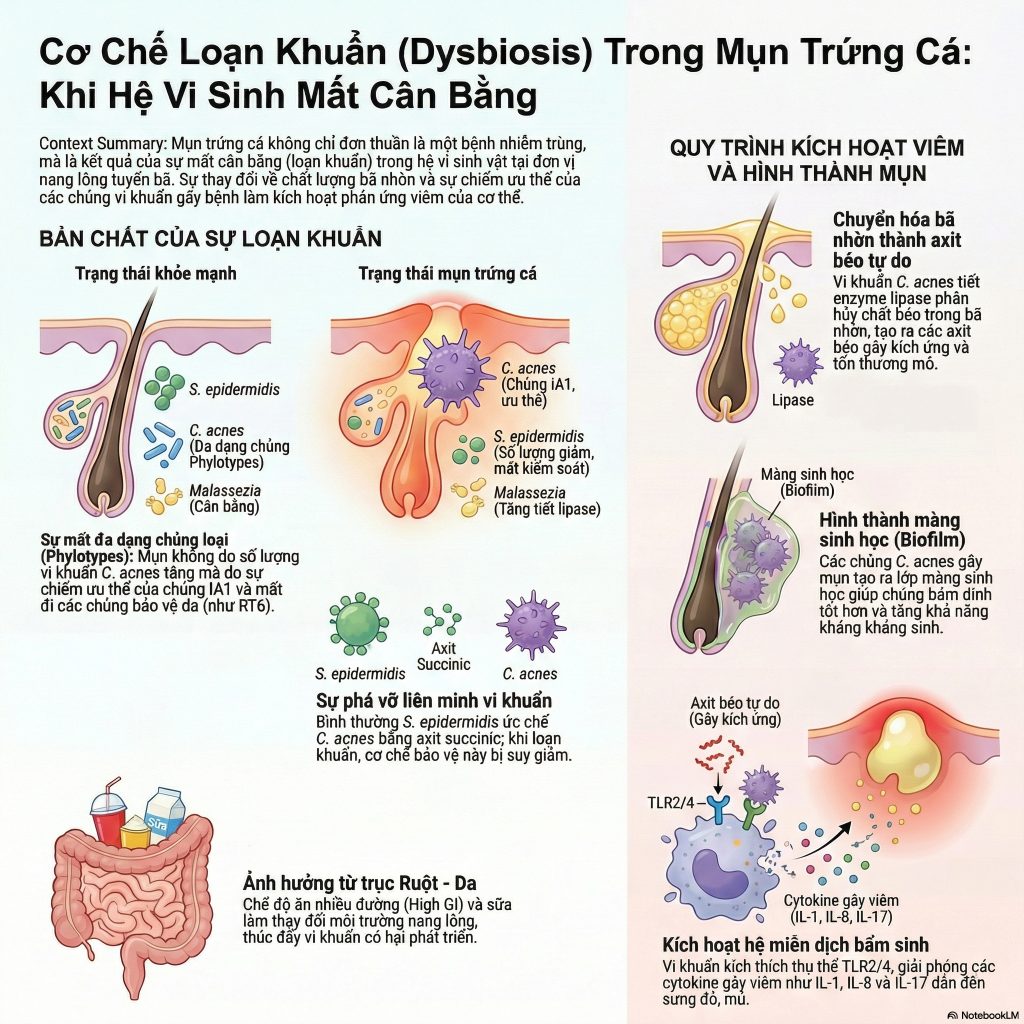
Loạn khuẩn (dysbiosis) trong mụn trứng cá được định nghĩa là sự mất cân bằng hoặc phá vỡ cộng đồng vi sinh vật bình thường trên da và trục ruột – da.
Điểm đáng chú ý nhất về mặt vi sinh lâm sàng là: tổng số lượng vi khuẩn Cutibacterium acnes (C. acnes) trên da mụn và da khỏe mạnh thường không có sự khác biệt đáng kể. Yếu tố then chốt gây bệnh chính là sự mất đi tính đa dạng của các chủng vi khuẩn (phylotype/ribotype) và sự chiếm ưu thế của các chủng gây mụn chuyên biệt.
Dữ liệu hệ gen học đã phân lập rõ:
- Làn da khỏe mạnh: Phổ biến các chủng thuộc ribotype RT6 và phylotype II.
- Làn da mụn trứng cá: Bị áp đảo bởi các chủng RT4, RT5, RT8, RT10 và đặc biệt là chủng IA1. Chủng IA1 mang nhiều gen độc lực, có khả năng dung nạp/kháng kháng sinh cao và liên hệ mật thiết với khả năng tạo màng sinh học (biofilm).
2. Cơ chế sinh bệnh học của loạn khuẩn
Quá trình loạn khuẩn diễn ra và thúc đẩy mụn trứng cá thông qua các cơ chế phức tạp, bao gồm cả tương tác vi sinh và miễn dịch học:
- Hình thành màng sinh học (biofilm): Các chủng C. acnes gây bệnh tiết ra ma trận polymer ngoại bào, tạo màng sinh học giúp chúng bám chặt vào thành nang lông. Môi trường này gia tăng độc lực, tăng hoạt động enzyme lipase, bảo vệ vi khuẩn khỏi hệ miễn dịch và làm giảm khả năng thâm nhập của kháng sinh.
- Phá vỡ cân bằng vi sinh vật nang lông: Ở điều kiện sinh lý, Staphylococcus epidermidis (S. epidermidis) tiết ra axit succinic để ức chế C. acnes. Trong tình trạng loạn khuẩn, cơ chế bảo vệ này biến mất. Đồng thời, sự gia tăng của vi nấm Malassezia (với hoạt tính lipase cao gấp 100 lần C. acnes) cùng tham gia thủy phân triglyceride thành các axit béo tự do, gây viêm và thay đổi quá trình sừng hóa.
- Sản xuất enzyme và porphyrin: C. acnes tiết ra hàng loạt enzyme (lipase, protease, hyaluronidase). Lipase phân giải bã nhờn thành axit béo tự do gây kích ứng, thúc đẩy hình thành nhân mụn (comedogenesis). Bên cạnh đó, vi khuẩn sản xuất porphyrin – chất xúc tác oxy hóa squalene, tạo ra các gốc tự do (ROS) gây tổn thương mô. Yếu tố độc lực CAMP cũng được giải phóng, gây đồng dung huyết và phá hủy tế bào.
- Kích hoạt dòng thác viêm và hệ miễn dịch
- Ảnh hưởng từ trục Ruột – Da (Gut-Skin Axis): Chế độ ăn phương Tây (nhiều đường, chất béo) gây loạn khuẩn đường ruột, làm giảm axit dạ dày và tăng tính thấm niêm mạc. Vi khuẩn và nội độc tố rò rỉ vào máu thúc đẩy viêm hệ thống, kích hoạt con đường tín hiệu mTORC1, làm tăng sinh tế bào bã nhờn và khuếch đại đợt bùng phát mụn.
3. Cách điều trị và điều chỉnh loạn khuẩn
Để phục hồi hệ vi sinh vật mà không tạo áp lực kháng thuốc, các liệu pháp “điều biến hệ vi sinh” đang được nghiên cứu và ứng dụng tích cực:
- Sử dụng probiotics (lợi khuẩn):
- Đường uống: Các chủng L. rhamnosus GG, E. coli Nissle 1917 giúp điều hòa trục ruột – da, giảm IL-8, tăng IL-10. Đặc biệt, L. rhamnosus GG điều hòa gen tín hiệu insulin (IGF1, FOXO1) giúp cải thiện mụn.
- Bôi tại chỗ: Streptococcus thermophilus tăng tổng hợp ceramide. Lactococcus sp. tiết ra bacteriocins ức chế C. acnes. L. paracasei có hiệu quả giảm viêm tương đương Benzoyl Peroxide 2.5% nhưng ít tác dụng phụ hơn.
- Prebiotics và postbiotics: Prebiotics đường uống cải thiện chuyển hóa lipid, ức chế C. acnes. Postbiotics ức chế C. acnes, S. aureus và enzyme 5-alpha reductase, mang lại hiệu quả giảm bã nhờn, an toàn không lo rủi ro nhiễm khuẩn sống.
- Liệu pháp thực khuẩn thể (phage therapy): Sử dụng virus đặc hiệu để tiêu diệt các chủng C. acnes nhóm I mang độc lực cao (IA1, IA2), đồng thời bảo tồn các chủng cộng sinh có lợi, hạn chế tình trạng kháng chéo của kháng sinh.
- Peptide kháng khuẩn (AMPs): Sử dụng các AMPs tự nhiên hoặc tổng hợp giúp tiêu diệt trực tiếp C. acnes và giảm biểu hiện cytokine viêm mà không phá vỡ toàn bộ hệ vi sinh thường trú.
- Can thiệp trục ruột – da qua dinh dưỡng: Áp dụng chế độ ăn Địa Trung Hải, thấp đường (low GI), kết hợp thực phẩm lên men để phục hồi hàng rào niêm mạc ruột và giảm viêm toàn thân.
- Hoạt chất ổn định hệ vi sinh (thay vì diệt phổ rộng): Ứng dụng Supramolecular Salicylic Acid (SSA) 2% không chỉ giải quyết mụn mà còn tăng tính đa dạng (alpha và beta) của hệ vi sinh, giảm vi khuẩn gây bệnh và hạ nồng độ các chất chỉ điểm viêm (IL-1α, IL-6, TLR2).
4. Tại sao điều trị loạn khuẩn chưa thể trở thành chỉ định đầu tay (First-line therapy)?
Dù mang lại tư duy mới mẻ và chiến lược bảo tồn sinh thái da, điều biến hệ vi sinh hiện mới chỉ được xem là liệu pháp thay thế đầy hứa hẹn hoặc liệu pháp hỗ trợ (adjuvant therapy). Theo các hướng dẫn quốc tế (Global Alliance, NICE, Châu Âu), các nhóm thuốc kinh điển (Retinoid, BPO, Kháng sinh, Isotretinoin) vẫn giữ vai trò chủ chốt vì 3 lý do sau:
- Hạn chế về bằng chứng lâm sàng quy mô lớn: Các phân tích tổng hợp (systematic reviews) chỉ ra rằng nghiên cứu về “biotics” còn tồn tại lỗ hổng phương pháp luận, cỡ mẫu nhỏ, và thiếu các thử nghiệm đối đầu trực tiếp (head-to-head) với phác đồ chuẩn.
- Hiệu quả nhanh chóng, đa cơ chế của phương pháp truyền thống: Isotretinoin là liệu pháp đánh vào toàn bộ cơ chế hình thành mụn. Benzoyl peroxide (BPO) diệt khuẩn mạnh, giải phóng oxy tự do nhanh chóng mà không gây kháng thuốc. Retinoid giải quyết triệt để vi mụn nhân (microcomedones). Bác sĩ lâm sàng ưu tiên các nhóm thuốc này để kiểm soát bệnh trạng một cách nhanh chóng nhất.
- Rào cản kỹ thuật trong ứng dụng: Môi trường da vô cùng khắc nghiệt, gây khó khăn cho việc khu trú và sống sót của lợi khuẩn dạng bôi (topical probiotics). Liệu pháp thực khuẩn thể cũng đối mặt với nguy cơ biến đổi gen, khả năng vi khuẩn kháng lại thực khuẩn thể.
Tầm nhìn tương lai: Trước tình trạng kháng kháng sinh toàn cầu (đặc biệt là erythromycin và clindamycin) do lạm dụng kháng sinh phổ rộng, việc chuyển dịch sang điều biến hệ vi sinh đang trở thành xu hướng tất yếu. Bảo tồn sự đa dạng sinh thái da và nhắm đích chuyên biệt vào các chủng độc lực cao sẽ là nền tảng của y học cá thể hóa trong chuyên ngành da liễu ở thập kỷ tới.
Tài liệu tham khảo:
- Acne (Rook’s 10th).
- Acne, the Skin Microbiome, and Antibiotic Treatment.
- Antibiotics and Antimicrobial Resistance in Acne: Epidemiological Trends and Clinical Practice Considerations.
- Nutrition and Acne Vulgaris (Springer Nature Switzerland).